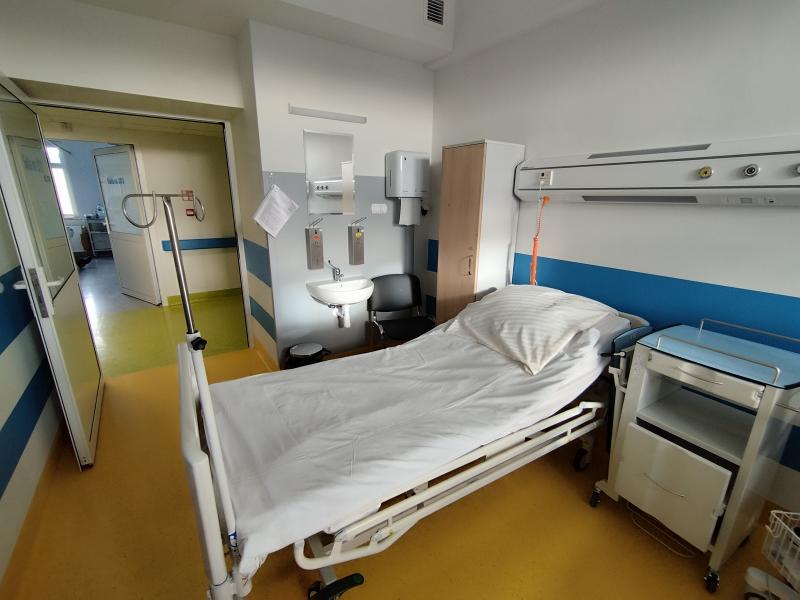
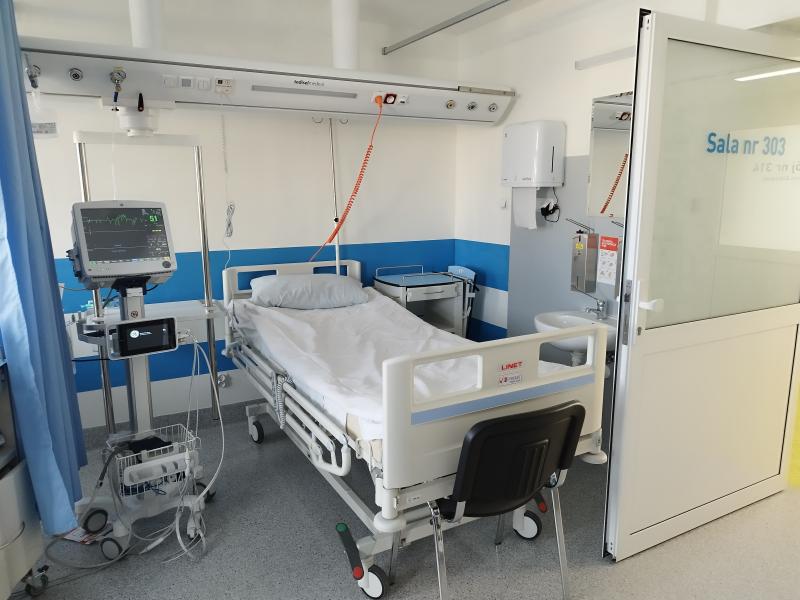
Oddział Chorób Płuc, istniejący od 1945r., ponownie rozpoczął swoją działalność w styczniu 2023r. Po generalnym remoncie i przebudowie stał się nowoczesnym oddziałem wyposażonym w specjalistyczny sprzęt, który zapewnia komfortowe warunki dla przebywających w nim pacjentów. Oddział zajmuje się diagnozowaniem i leczeniem chorób układu oddechowego. Naszym celem jest zapewnienie kompleksowej opieki pacjentom z problemami oddechowymi oraz pomoc w poprawie jakości życia osób z przewlekłymi schorzeniami płuc.
Czym się zajmujemy?
W naszym oddziale leczymy:
-
Zapalenie płuc i oskrzeli
-
Przewlekłą obturacyjną chorobę płuc (POChP)
-
Astmę oskrzelową
-
Choroby śródmiąższowe płuc (zmiany w tkance płucnej)
-
Nowotwory płuc i klatki piersiowej
-
Zakażenia dróg oddechowych
Wykonujemy:
-
Bronchoskopię (badanie wnętrza oskrzeli za pomocą specjalnego wziernika)
-
Spirometrię (badanie wydolności oddechowej płuc)
-
Diagnostykę i leczenie chorób nowotworowych płuc
-
Leczenie tlenem i wspomaganie oddychania
Specjalizujemy się w kompleksowym leczeniu wszystkich chorób układu oddechowego, ze szczególnym uwzględnieniem chorób przewlekłych, które wymagają długoterminowej opieki.
Nasz zespół
Oddziałem kieruje lek. Artur Jabłoński, doświadczony specjalista chorób płuc. Pielęgniarką oddziałową jest mgr Milena Sochaj. Nasi specjaliści posiadają doświadczenie w leczeniu chorób układu oddechowego i regularnie podnoszą swoje kwalifikacje, aby zapewnić pacjentom najlepszą możliwą opiekę.
Przygotowanie do hospitalizacji
Przed przyjęciem na oddział przygotuj:
-
Skierowanie od lekarza
-
Dowód osobisty
-
Wyniki badań (RTG klatki piersiowej, spirometria, morfologia – jeśli były wykonane)
-
Dokumentację wcześniejszych hospitalizacji i leczenia
-
Listę wszystkich przyjmowanych leków z dawkowaniem
-
Rzeczy osobiste: piżamę, przybory toaletowe, obuwie zmienne, ręcznik
-
Inhalator, jeśli pacjent używa go na co dzień
Kontakt i informacje praktyczne
Telefony:
-
Lekarze: (89) 675 22
-
Pielęgniarki: (89) 675 22 37
Lokalizacja: Budynek główny szpitala, III piętro - obok Oddziału Chorób Wewnętrznych
Odwiedziny: codziennie w godzinach 10:00-18:00 - w innej porze i w uzasadnionych przypadkach, za zgodą koordynatora oddziału, lekarza dyżurnego lub pielęgniarki dyżurnej.
Lekarze: (89) 675 22 38
Pielęgniarki: (89) 675 22 37
 Unia Europejska
Unia Europejska ePuap
ePuap